¿Qué es
el glaucoma?
El glaucoma es una enfermedad ocular, en la cual se afecta fundamentalmente el nervio óptico, provocando de forma progresiva, una perdida del campo visual, que puede llegar incluso a la pérdida total de la visión. En la gran mayoría de los glaucomas, la principal causa de daño en el nervio óptico es el aumento de presión en el interior del ojo (presión intraocular). Este aumento provocará a su vez una presión excesiva sobre el nervio, haciendo que sus células vayan entrando en isquemia de forma progresiva.
Aun así, existen ciertos glaucomas con cifras de presión intraocular normales, denominados glaucomas normotensivos. Es una enfermedad crónica, bilateral y en su gran mayoría asintomática. Su incidencia aumenta con la edad. Es del 1% en la población general, del 2% en las personas de más de 40 años y del 5% en las mayores de 65 años.
¿Cómo aumenta la presión intraocular?
La parte anterior del ojo, concretamente desde el cristalino (1) en adelante, se encuentra bañada por un líquido denominado humor acuoso. Para un correcto funcionamiento del ojo, debe existir tanto una buena producción y eliminación del humor acuoso para que así no se acumule en exceso. Dicha eliminación se produce principalmente por el ángulo iridocorneal (5).
Por ello, cualquier proceso que produzca un defecto tanto en la producción (se produce más líquido de la cuenta) como en la eliminación (se elimina menos líquido del necesario) hará que este se acumule, aumentando así la presión intraocular y desarrollando un glaucoma. Aun así, tal y como se ha comentado anteriormente, pueden darse casos de glaucomas en los que la presión intraocular sea normal.
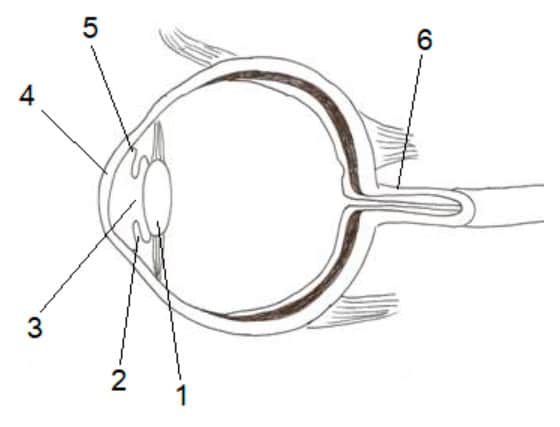
1 Cristalino. 2 Iris. 3 Pupila. 4 Córnea. 5 Ángulo iridocorneal. 6 Nervio óptico
¿Cuáles son los tipos de glaucoma?
Dependiendo del origen del aumento de la presión intraocular se pueden encontrar diversos tipos de glaucoma, diversos grados de agresividad y cada uno de ellos con tratamientos diferentes. Entre los tipos más comunes tenemos:
- Glaucoma primario de ángulo abierto: es el glaucoma más frecuente. Se caracteriza por ser afectar a ambos ojos, tener el ángulo iridocorneal abierto y normalmente una presión intraocular elevada. Es más frecuentemente en ancianos. El principal factor de riesgo es la hipertensión ocular, aunque también son factores de riesgo los antecedentes familiares y la miopía entre otros. La enfermedad inicialmente puede pasar desapercibida, pero conforme avanza se producen alteraciones de la visión en la zona periférica, pudiendo evolucionar hasta la ceguera en casos muy avanzados.
- Glaucoma normotensivo: también llamado glaucoma de tensión baja. Al igual que en el anterior tipo de glaucoma, el ángulo iridocorneal también se encuentra abierto. Aunque la presión intraocular se mantiene normal, existen los cambios característicos del glaucoma en la morfología del nervio óptico y en el campo visual.
- Glaucoma primario de ángulo cerrado: en este caso el ángulo iridocorneal se cierra y se reduce la eliminación del humor acuoso, lo que conlleva un acumulo de líquido y un aumento de la presión intraocular. Es más frecuente en personas mayores, mujeres y en ojos pequeños (suelen ser hipermétropes), donde son relevantes los antecedentes familiares. Suele ser asintomático, pero ocasionalmente el ángulo iridiocorneal se puede obstruir completamente y ocasionar un glaucoma agudo presentado la triada clásica de dolor ocular intenso, ojo rojo y pérdida súbita de visión (conocido popularmente como dolor de clavo). Esto es una verdadera urgencia oftalmológica ya que, si no se realiza un tratamiento intensivo, se puede perder la visión en cuestión de días.
- Glaucoma secundario: se debe a un aumento de la presión intraocular causado por la complicación de otra patología (enfermedades inflamatorias como uveítis, infecciones oculares como ciertos tipos herpes, complicaciones derivadas de cataratas o cirugía de cataratas, etc.)
¿Qué factores de riesgo hay que tener en cuenta?
- Edad: a partir de los 40 años empieza a aumentar el riesgo de padecer glaucoma.
- Raza: en pacientes de raza negra es más frecuente el glaucoma primario de ángulo abierto, mientras que en Asia predomina el de ángulo cerrado.
- Antecedentes familiares de glaucoma
- Grosor de la córnea: una córnea más fina implica mayor riesgo de glaucoma
- Diferentes patologías como miopía, diabetes, etc.
¿Qué síntomas tiene el glaucoma?
La gran mayoría de glaucomas son asintomáticos. La enfermedad empieza con pérdidas sutiles del campo visual periféricos y va avanzando muy lentamente de manera concéntrica hasta comprometer la visión central. Cuando el paciente tiene un compromiso importante del campo visual (no llega a ver bien las cosas que están a su alrededor o se golpea con marcos de las puertas), la enfermedad ya está muy avanzada. Por ello la mejor manera de prevenir el glaucoma es con revisiones oftalmológicas periódicas.
Los glaucomas de ángulo cerrado sí pueden debutar con la triada clásica de dolor ocular muy intenso, ojo rojo y visión borrosa.
¿Qué tratamientos existen para el glaucoma?
El tratamiento del glaucoma se debe personalizar para cada paciente, su edad, tipo de glaucoma y su agresividad. El objetivo primordial es bajar la presión intraocular.
1.Tratamiento médico: actualmente se dispone de múltiples colirios antiglaucomatosos, disminuyen la producción de humor acuoso o aumentan su eliminación a través de la malla trabecular. Es muy importante la elección y seguimiento del tratamiento para comprobar la reducción de la presión intraocular y la posible aparición de efectos adversos.
- Trabeculoplastia con láser SLT: el láser realiza impactos directamente sobre la malla trabecular, moldeando su forma y favoreciendo la eliminación del humor acuso a través de ella. Es un procedimiento simple y seguro, que se usa principalmente en pacientes con glaucomas leves y moderados que no toleran los colirios antiglaucomatosos o para evitar el uso de estos.
- Iriditomías con láser YAG: el láser realiza un pequeño orificio casi invisible en la periferia del iris, que comunica la cámara anterior y posterior del ojo, igualando las presiones entre ambos compartimentos. Es muy útil en glaucomas de ángulo cerrado, glaucomas agudos y los ocasionados por obstrucciones pupilares.
2.Cirugía: la operación de glaucoma tiene como objetivo reducir la presión intraocular para evitar así el daño al nervio óptico. El objetivo siempre es crear un lugar por el cual se pueda drenar el exceso de humor acuoso. Hay diversas técnicas quirúrgicas dependiendo del tipo y agresividad del glaucoma, así como la presencia de patologías o cirugías previas.
- Trabeculectomía: en esta cirugía se crea una ventana en la esclera por debajo de la conjuntiva que comunica con el interior del ojo. Así se logra que el humor acuoso drene desde el interior del ojo hacia afuera, disminuyendo la presión intraocular.
- Implante Express: Es muy parecido a la cirugía anterior, pero en vez de tallar la ventana, se coloca un implante microscópico que comunicara el interior del ojo con el espacio subconjuntival. Es una cirugía más rápida, con un postoperatorio más leve y corto con una menor frecuencia de complicaciones.
- Implantes mínimamente invasivos para glaucoma (MIGS): son implantes que se insertan en la malla trabecular mediante una inyección para favorecer el drenaje del humor acuoso. Son dispositivos muy pequeños, su colocación es rápida y casi atraumática. La recuperación del paciente es rápida y prácticamente sin tiempo de baja. Se utilizan en glaucomas leves o en caso de intolerancia a medicamentos antiglaucomatosos.
- Needling: las cirugías previas pueden cicatrizar parcialmente y dejar de funcionar. Con este procedimiento se liberan las adherencias y se emplea un medicamento que ayudara a evitar la cicatrización excesiva. Es una cirugía de rescate para hacer funcionar las cirugías previas y evitar otro tipo de intervención en el ojo ya operado.
- Implantes valvulares (válvula de Ahmed): Es tipo de dispositivos se utilizan en pacientes en los que no se puede crear ninguna ampolla conjuntival o en casos de glaucomas graves, en los que necesitamos un descenso de presión importante. El implante se coloca en la parte posterior de ojo, por debajo de la conjuntiva, por lo que no es patente a simpe vista. Consta de una placa que formará el reservorio, un tubo que se insertará en la cámara anterior y una válvula que regula la salida del humor acuoso.
¿Cómo es el postoperatorio?
Todas las cirugías son ambulatorias, realizadas con anestesia local y sedación, sin ingreso por lo que el paciente se marcha a su casa al finalizar el procedimiento.
Inicialmente el paciente puede sentir cambios en la calidad de la visión, irritación ocular o ciertas molestias.
Se recomienda evitar levantar objetos pesados, agacharse, conducir o leer durante los primeros días. Aun así, se pueden realizar la gran mayoría de las actividades cotidianas.
Durante las siguientes semanas se revisarán periódicamente los niveles de presión intraocular, así como el proceso de cicatrización normal.
En los implantes intraoculares, el postoperatorio es realmente sencillo, ya que, al ser procedimientos mínimamente invasivos, la inflamación es mucho menor la recuperación mucho más cómoda y rápida. Estos pacientes están realizando su actividad diaria con normalidad prácticamente desde el primer día.
¿Cómo es el seguimiento?
Los paciente con glaucoma se deben controlar periódicamente. Las visitas se deben personalizar para cada paciente, siendo mas frecuentes en casos de glaucoma más avanzado o el si el control de la presión intraocular no es óptimo.
Durante las visitas se revisará la presión intraocular, la y su morfología del nervio óptico mediante la exploración directa del fondo de ojo, y mediante pruebas estructurales, como la tomografía de coherencia óptica (OCT).
Además se realizará una gonioscopia, que es la visualización del ángulo iridocorneal en la lámpara de hendidura mediante la utilización de un lente especial.
Por último uno de los pilares del seguimiento en esta patología es la campimetría, mediante la cual se comprueba el estado del campo visual y su evolución en el tiempo.
Todas estas pruebas nos indican el estado estructural y funcional de cada ojo, ayudándonos a tomar mejores decisiones respecto al tratamiento y seguimiento del glaucoma.
¿Se puede prevenir?
Clínica Piñero recomienda realizar revisiones anuales a partir de una determinada edad (40 años) ya que el glaucoma es una enfermedad asintomática que progresa de forma silenciosa.
La prevención del glaucoma es posible reduciendo la presión intraocular en las primeras fases de la enfermedad, así ayudaremos a mantener el campo de visión del paciente.
Además existen pruebas de diagnóstico precoz de glaucoma que son una herramienta importante a la hora de valorar a los pacientes.
Es importante considerar los factores de riesgo, como son la miopía, la diabetes y los antecedentes familiares de glaucoma, que nos obligarán a realizar controles más periódicos y exhaustivos.
Otros servicios de nuestra clínica
Las enfermedades de la retina pueden tratarse de diversas formas, aunque la técnica quirúrgica empleada en la mayoría de los casos es la Vitrectomía o cirugía de retina.
El cristalino es una lente natural del ojo, localizada detrás de la pupila, cuya función es enfocar las imágenes sobre la retina.
El trasplante de córnea es la cirugía en la que intercambiamos la córnea enferma de un paciente por otra córnea sana de un donante.
Es una enfermedad oftalmológica bastante común (especialmente en personas mayores) que afecta a la mácula ocular.
CLÍNICA PIÑERO
Aseguradoras
y mutuas